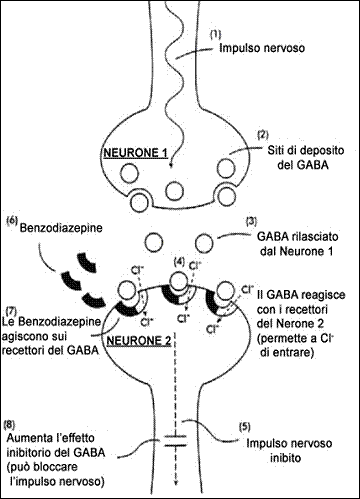
AllÆinterno di questo meccanismo naturale le benzodiazepine
interagiscono con loro siti speciali (recettori delle benzodiazepine), che sono
situati allÆinterno dei recettori del GABA. LÆazione combinata di una
benzodiazepina, in questo sito, potenzia lÆazione del GABA, permettendo che pi∙
ioni di cloro entrino nel neurone e lo rendano ancor pi∙ resistente
all'eccitazione.
Inoltre, ci sono vari sottotipi di recettori di benzodiazepine
che hanno azioni un po' differenti. Un sottotipo (alfa 1) Ķ responsabile degli
effetti sedativi, un altro (alfa 2) per gli effetti ansiolitici mentre insieme
alfa 1, alfa 2, ed alfa 5, per gli effetti anticonvulsivanti. Tutte le benzodiazepine si combinano, in misura maggiore o minore, con tutti questi tipi
di sottorecettori ed aumentano lÆattivitÓ del GABA nel cervello.
Come conseguenza dell'incremento dellÆattivitÓ inibitoria del
GABA, causata dalle benzodiazepine, diminuisce la produzione, da parte del
cervello, dei neurotrasmettitori eccitatori, che comprendono la norepinefrina (noradrenalina),
la serotonina, lÆacetilcolina e la dopamina. Tali neurotrasmettitori
eccitatori sono necessari per il normale stato di veglia e reazione, la memoria,
il tono e la coordinazione del muscolo, le risposte emozionali, le secrezioni
delle ghiandole endocrine, il controllo della frequenza cardiaca e della
pressione sanguigna ed una miriade di altre funzioni, che possono essere alterate
dalle benzodiazepine. Altri recettori delle benzodiazepine, non collegati al
GABA, sono presenti nei reni, nel colon, nelle cellule del sangue, nella
corteccia surrenale e questi possono anche essere influenzati da alcuni tipi di benzodiazepine.
Queste azioni dirette ed indirette sono responsabili degli
effetti collaterali ben noti dallÆassunzione di benzodiazepine.
EFFETTI COLLATERALI DELLE
BENZODIAZEPINE.
Sedazione eccessiva. La
sedazione eccessiva Ķ una manifestazione esagerata, che dipende dalla dose,
degli effetti sedativi e ipnotici delle benzodiazepine. I sintomi includono
sonnolenza, atassia, difficoltÓ di concentrazione, ipotonia (debolezza
muscolare), vertigini, capogiri e confusione mentale. Quando le benzodiazepine
sono assunte la notte, per favorire il sonno, la sedazione pu“ persistere il
giorno seguente con effetti simili ai "postumi di una sbornia". Ci“ pu“
accadere, pi∙
spesso, con le molecole che vengono eliminate pi∙ lentamente (Tabella
1). Tuttavia, la tolleranza agli effetti sedativi si risolve solitamente dopo
una settimana o due. I pazienti ansiosi che assumono le benzodiazepine durante
il giorno si lamentano raramente della sonnolenza, anche se la capacitÓ di
intendere, di giudizio ed alcune funzioni della memoria possono essere alterate.
La sedazione eccessiva persiste pi∙ a lungo, ed in modo pi∙
marcato, negli anziani e pu“ contribuire ad aumentare il rischio di cadute e
conseguenti fratture. Negli anziani si sono verificati casi di acuta confusione
mentale, anche dopo lÆassunzione di piccole dosi di benzodiazepine. La sedazione
eccessiva, prodotta dalle benzodiazepine, contribuisce ad aumentare la probabilitÓ
di incidenti domestici e sul lavoro. Inoltre, studi svolti in molti paesi hanno
dimostrato un nesso di causalitÓ, fra l'uso di benzodiazepine ed il rischio di
gravi incidenti stradali. I pazienti che assumono benzodiazepine dovrebbero
essere informati dei rischi in cui incorrono, mettendosi alla guida di un
autoveicolo o allÆutilizzo di macchinari da lavoro che necessitano di
particolare attenzione.
Interazioni con altri farmaci.
Le Benzodiazepine interagiscono, aumentandone gli effetti sedativi, con altri
farmaci psicoattivi compresi altri ipnotici, alcuni antidepressivi (per esempio
lÆamitriptilina [ Elavil ], la doxepina [ Adapin, Sinequan ]), i tranquillanti
maggiori o neurolettici (per esempio la proclorperazina [ Compazine ], la
trifluoperazina [ Stelazine ]), gli anticonvulsivanti (per esempio il
fenobarbitale, la fenitoina [ Dilantin ], la carbamazepina [ Atretol, Tegretol
]), gli antistaminici sedativi (per esempio la difredinamina [ Benadryl ], la
prometazina [ Phenergan ]), gli oppiacei (eroina, morfina, meperidina) e,
soprattutto, l'alcool. I pazienti che assumono le benzodiazepine devono essere
avvertiti di queste interazioni. Se sono stati assunti farmaci tranquillanti, in
dose eccessiva, le benzodiazepine possono aumentare il rischio di mortalitÓ.
Turbe della memoria. Le benzodiazepine, come Ķ stato
riconosciuto da lungo tempo, causano amnesia. Questo effetto Ķ utile quando le
medicine sono usate come premedicazione prima di un intervento di chirurgia
maggiore o per interventi di chirurgia minore. La perdita della memoria, per gli
eventi sgradevoli, Ķ un effetto positivo in queste circostanze. Per questo scopo
si possono somministrare, per via endovenosa, dosi ragionevolmente elevate di una benzodiazepina ad azione breve (per esempio il midazolam) .
Le benzodiazepine assunte oralmente nelle dosi previste per
il trattamento dellÆinsonnia o dellÆansia, possono anche causare turbe della
memoria. Acquisire ed elaborare nuove informazioni risulta difficile. Questo
Ķ dovuto alla mancanza di concentrazione e di attenzione che vengono indotte dal
farmaco. Inoltre, queste sostanze causano un deficit specifico nella memoria
"episodica": il ricordarsi di eventi recenti, delle circostanze in cui si sono
presentati e della loro sequenza nel tempo. Al contrario, altre funzioni della
memoria (memoria per le parole, la capacitÓ di ricordarsi di un numero di
telefono per alcuni secondi ed il richiamo della memoria di lunga durata) non
sono alterate. Il danno della memoria episodica pu“ condurre, occasionalmente, a
vuoti di memoria o a perdita completa di memoria, su alcuni avvenimenti. Si
sostiene che, in alcuni casi, tali turbe di memoria possano essere responsabili di
comportamenti atipici come il taccheggio o la cleptomania.
Le benzodiazepine si prescrivono anche in caso di crisi acute
dovute a gravi eventi traumatici. AllÆinizio possono dare un utile sollievo, alla
sofferenza causata da un evento catastrofico o disgrazia, ma se la loro
assunzione continua, per pi∙ di qualche giorno, possono impedire un adattamento
psicologico normale di tale trauma. Nel caso di un grave evento traumatico o di
un lutto le benzodiazepine possono inibire il processo naturale di adattamento,
che pu“ rimanere irrisolto per molti anni. In altri disturbi dÆansia, inclusi i
disturbi di panico e lÆagorafobia, le benzodiazepine possono inibire
lÆapprendimento di strategie alternative alla gestione dello stress, inclusa la
terapia cognitivo-comportamentale.
Effetti stimolanti paradossi. In
certe occasioni, paradossalmente, le benzodiazepine possono causare un
eccitamento che pu“ provocare un incremento del livello di ansia, insonnia,
incubi, allucinazioni nella prima fase del sonno, irritabilitÓ, comportamento iperattivo o aggressivo ed un aggravamento delle crisi per gli epilettici. Sono
stati segnalati casi di eccessiva irritabilitÓ e comportamento violento,
comprese aggressioni (perfino omicidio), particolarmente dopo somministrazione
per via endovenosa ma anche dopo assunzione per via orale. Sono molto pi∙
frequenti alterazioni dellÆirritabilitÓ e dellÆaggressivitÓ di minor rilievo e
spesso sono segnalati dai pazienti o dalle loro famiglie. Tali reazioni sono
simili a quelle provocate, a volte, dallÆalcool. Sono pi∙ frequenti in
individui ansiosi ed aggressivi, nei bambini e negli anziani. Questo pu“ essere
imputato al superamento di inibizioni psicologiche o alla liberazione di
tendenze comportamentali, normalmente represse dalle norme sociali. Alcuni casi
di gravi violenze fisiche su bambini, sul coniuge o sugli anziani, sono
attribuiti alle benzodiazepine.
Depressione, ottundimento emozionale. I pazienti che assumono benzodiazepine da lungo
tempo, come gli alcolisti e i pazienti barbiturico-dipendenti, sono spesso
depressi. La depressione pu“ manifestarsi per la prima volta durante l'uso
prolungato di benzodiazepine. Le benzodiazepine possono sia causare sia
aggravare la depressione. Questo fatto Ķ dovuto alla possibilitÓ che si riduca
la produzione, nel cervello, dei neurotrasmettitori eccitatori quali serotonina e
norepinefrina (noradrenalina). Tuttavia, l'ansia e la depressione, spesso,
coesistono e le benzodiazepine si prescrivono frequentemente per il trattamento
associato dellÆansia e della depressione. A volte il farmaco sembra far
precipitare le tendenze al suicidio, in tali pazienti. Dei primi 50 pazienti, che
parteciparono al mio programma clinico di sospensione (studiato nel 1987) dieci,
di coloro che assumevano cronicamente benzodiazepine, avevano preso dosi
eccessive di farmaci e si era reso necessario il ricovero ospedaliero; ma a
soltanto due di questi si era diagnosticata una sindrome depressiva prima che
gli fossero state prescritte benzodiazepine. La depressione scomparve, in questi
pazienti, dopo la sospensione dellÆassunzione di benzodiazepine. Nessuno di loro
Ķ ricaduto in overdose, nel periodo di tempo di controllo (10 mesi ¢ 3,5 anni)
successivo al periodo di sospensione. Nel 1988 il ōUK Committee on Safety of Medicinesö [Comitato per la Sicurezza dei Farmaci del Regno Unito ndt]
ha suggerito che "le benzodiazepine non dovrebbero essere usate, da sole, per il
trattamento della depressione o dell'ansia associata alla depressione. La
tendenza al suicidio pu“ essere precipitata in tali pazienti.".
ōLÆanestesia emozionaleö, lÆincapacitÓ di sentire piacere o
dolore Ķ un sintomo comune fra coloro che assumono cronicamente benzodiazepine. Tale ottundimento emozionale Ķ, probabilmente, collegato con l'effetto
inibitorio delle benzodiazepine sullÆattivitÓ nelle aree del cervello, che sono
responsabili della registrazione delle emozioni. Sovente, coloro che per lungo
tempo hanno assunto benzodiazepine, si rammaricano amaramente per la mancanza di
risposte emozionali nei riguardi di membri della famiglia - bambini e coniuge o
parenti - durante il periodo in cui facevano uso di questi farmaci. L'uso
cronico di benzodiazepine pu“ compromettere lÆarmonia familiare e perfino
portare al fallimento un matrimonio.
Effetti collaterali negli anziani.
Le persone pi∙ anziane sono pi∙ sensibili dei giovani agli effetti depressivi,
sul sistema nervoso centrale, provocati dalle benzodiazepine. Le benzodiazepine
possono causare confusione mentale, sonnambulismo, amnesie, atassia (perdita di
equilibrio), effetti simili ai postumi di una sbornia e la "pseudodemenza"
(attribuita a volte scorrettamente al morbo di Alzheimer). LÆuso di questi
farmaci, nelle persone anziane, dovrebbe essere evitato, ove possibile. La maggiore
sensibilitÓ degli anziani alle benzodiazepine Ķ dovuta alla loro minore
efficienza nel metabolizzare il farmaco. In questo modo, gli effetti, hanno una
durata maggiore e cÆĶ un maggiore accumulo di sostanza, in caso di uso cronico.
Comunque, anche nel caso di uguale concentrazione di sostanza nel sangue, gli
effetti depressivi sul sistema nervoso centrale delle benzodiazepine sono
maggiori, negli anziani. Questo perchķ, a quellÆetÓ, si sono ridotte le cellule
cerebrali e vi Ķ una minore capacitÓ di attivitÓ cerebrale rispetto ai giovani.
Per questi motivi si raccomanda che, per la loro
prescrizione, le dosi devono essere dimezzate, rispetto a quelle per gli adulti, e
la durata della terapia, come per gli adulti, deve essere solo di breve durata
(2 settimane). Inoltre le benzodiazepine senza metabolita attivo ( per esempio
oxazepam [ Serax ], temazepam [ Restoril ]) sono meglio tollerate, rispetto a
quelle con metabolita eliminato lentamente (per esempio clordiazepossido [
Librium ], nitrazepam [ Mogadon]). Le equivalenze della potenza delle diverse
benzodiazepine, illustrate nella Tabella 1, sono approssimativamente le stesse
negli anziani e nei giovani.
Effetti collaterali in gravidanza.
Le benzodiazepine attraversano la placenta. Se la madre le assunte regolarmente,
anche a dosi terapeutiche, negli ultimi mesi della gravidanza possono causare
complicazioni nel neonato. Il feto ed il neonato metabolizzano molto lentamente
le benzodiazepine e nellÆorganismo del neonato possono persistere concentrazioni
apprezzabili di benzodiazepine, fino a due settimane dopo la nascita. La
conseguenza, in cui si pu“ incorrere, pu“ essere la sindrome del ōfloppy infantö
con ipotonia muscolare, eccessiva sedazione ed incapacitÓ di poppare. I sintomi
di astinenza possono svilupparsi dopo circa due settimane con
ipersensibilitÓ, pianto stridulo e difficoltÓ di alimentazione.
Se somministrate in dosi terapeutiche, non sembra che le benzodiazepine possano incrementare il rischio di gravi malformazioni congenite.
Tuttavia, lÆuso prolungato da parte della madre pu“ arrivare a ritardare lo
sviluppo intrauterino fetale e ritardare lo sviluppo cerebrale. Questo aumenta
la preoccupazione che, in futuro, questi bambini siano pi∙ propensi a problematiche tipo: deficit di attenzione, iperattivitÓ, difficoltÓ di
apprendimento e tutto lo spettro di disordini autistici.
Tolleranza. La tolleranza ai
diversi effetti delle benzodiazepine si sviluppa con lÆuso cronico. La dose
iniziale del farmaco riduce gradatamente e progressivamente il suo effetto: ne Ķ
richiesta un dose sempre pi∙ elevata per ottenere l'efficacia iniziale. Ci“
costringe spesso i medici ad aumentare il dosaggio nelle loro prescrizioni o ad
aggiungere unÆaltra benzodiazepina. In questo modo alcuni pazienti si trovano
nelle condizioni di assumere anche due diverse benzodiazepine
contemporaneamente.
Tuttavia, la tolleranza ai diversi effetti delle
benzodiazepine si sviluppa in modo e tempi diversi.
La tolleranza agli effetti ipnotici si sviluppa velocemente.
Gli studi sul sonno hanno indicato che i cicli del sonno, compreso il sonno
profondo (sonno ad onde lente) e lÆattivitÓ onirica (che sono inizialmente
soppresse dalle benzodiazepine), ritornano allo stesso livello, che precedeva
lÆinizio del trattamento con benzodiazepine, dopo alcune settimane di assunzione
continua. Analogamente i pazienti che assumono questi farmaci durante il giorno,
per problemi connessi allÆansia, sentono scomparire la sonnolenza diurna dopo
alcuni giorni.
La tolleranza allÆeffetto ansiolitico si sviluppa pi∙
lentamente, ma si dubita sul fatto che le benzodiazepine conservino la loro
efficacia dopo alcuni mesi di trattamento. In realtÓ lÆuso a lungo termine delle
benzodiazepine pu“ aggravare il disturbo ansiogeno. Molti pazienti riferiscono
che i sintomi legati allÆansia aumentano gradualmente, durante gli anni di
assunzione continua di benzodiazepine, e attacchi di panico ed agorafobia
possono svilupparsi per la prima volta dopo anni di assunzione cronica.
Probabilmente tale peggioramento dei sintomi, durante l'uso per lunghi periodi
di benzodiazepine, Ķ dovuto allo sviluppo di tolleranza agli effetti
dell'ansiolitico. In questo modo i sintomi "da astinenza" emergono anche in
presenza di assunzione regolare del farmaco. Tuttavia la tolleranza non si
sviluppa in tutti i pazienti che assumono cronicamente queste sostanze. Alcuni
ne segnalano unÆefficacia per lungo tempo e questo pu“ essere dovuto alla
soppressione di alcuni sintomi da sospensione, da parte dellÆassunzione regolare
del farmaco. Comunque, nella maggior parte dei casi, tali sintomi spariscono
gradualmente dopo una riduzione e successiva sospensione dellÆassunzione di benzodiazepine. Fra i primi 50 pazienti che si rivolsero alla mia clinica, 10
pazienti incominciarono a soffrire, per la prima volta, di agorafobia mentre
assumevano le benzodiazepine. I sintomi di agorafobia si sono enormemente
ridotti, entro un anno dal termine della sospensione. I pazienti che erano stati
costretti a passare lunghi periodi chiusi in casa, non riportavano sintomi di
grande rilevanza, dovuti allÆagorafobia, al momento delle visite di controllo che
si sono susseguite, tra i 10 mesi ed i 3,5 anni, dopo la sospensione dei farmaci.
La tolleranza allÆeffetto anticonvulsivante delle
benzodiazepine le rendono, generalmente, inadatte per il trattamento a lungo
termine dellÆepilessia.
La tolleranza, agli effetti motori delle benzodiazepine, pu“
svilupparsi a dosi veramente elevate di assunzione di sostanza. Persone
che prendevano dosi molto alte di farmaco erano in condizione di andare in bici
a di giocare a palla.
Non sembra che si produca una tolleranza totale agli effetti
che queste sostanze producono, sulle funzioni mnemoniche e cognitive. Molti studi
dimostrano che, queste funzioni, rimangono alterate in coloro che ne fanno uso
cronico. Durante e dopo la sospensione vengono recuperate molto lentamente ed a
volte in modo incompleto.
La tolleranza Ķ un fenomeno che si sviluppa con lÆassunzione
cronica di varie sostanze, in particolare: lÆalcool, lÆeroina, la morfina e la cannabis. LÆorganismo reagisce alla presenza continua, di una certa sostanza, con
una serie di adattamenti che cercano di equilibrare gli effetti prodotti dalla
droga. Nel caso delle benzodiazepine, gli effetti compensativi hanno luogo nei
recettori del GABA e nei recettori delle benzodiazepine, che diventano meno
sensibili: per questo lÆazione inibitoria del GABA e delle benzodiazepine viene
diminuita. Nello stesso tempo ci sono modifiche nei sistemi secondari
controllati, indirettamente, dal GABA in modo tale che, lÆattivitÓ dei neurotrasmettitori ad azione eccitatoria, tenda ad essere recuperata. La
tolleranza, ai diversi effetti delle benzodiazepine, pu“ variare da persona a
persona. Questo Ķ, probabilmente, il risultato delle differenze intrinseche
neurologiche e chimiche di ciascun individuo, che si riflettono nelle
caratteristiche della personalitÓ e nella suscettibilitÓ allo stress. Lo
sviluppo di tolleranza Ķ una delle ragioni per cui le persone diventano
dipendenti dalle benzodiazepine.
Si sono cosņ spiegati alcuni dei meccanismi per una migliore
comprensione della sindrome da sospensione che si descrive nel capitolo seguente.
Dipendenza. Le benzodiazepine sono farmaci che hanno unÆalta
potenzialitÓ di sviluppare dipendenza: la dipendenza psicologica e fisica pu“
svilupparsi entro alcune settimane, o mesi, di uso cronico o ripetuto. Ci sono
parecchi tipi di dipendenza dalle benzodiazepine, che tendono ad essere
fondamentalmente simili.
Dipendenza sviluppata alla dose
terapeutica.
I pazienti che sono diventati dipendenti dalle benzodiazepine, alle dosi
terapeutiche, normalmente sono accumunati da diverse delle seguenti
caratteristiche:
-
Hanno assunto benzodiazepine su prescrizioni mediche in
dosi ōTerapeuticheö (normalmente basse) per mesi od anni.
-
Hanno, gradualmente, sentito il bisogno di assumere benzodiazepine per svolgere le normali attivitÓ quotidiane.
-
Hanno continuato ad assumere benzodiazepine, nonostante il
motivo, che ne aveva in origine fatto scaturire la prescrizione, fosse
cessato.
-
Hanno difficoltÓ a sospendere lÆassunzione del farmaco, o
a ridurlo, a causa dellÆinsorgere dei sintomi da astinenza.
-
NellÆassunzione di benzodiazepine ad emivita breve
(Tabella 1) sviluppano sintomi di ansia, tra una somministrazione e lÆaltra, o
hanno un forte desiderio di assumere la dose seguente.
-
Contattano, regolarmente, il loro medico per ottenere,
ripetutamente, le ricette necessarie per continuare il trattamento.
-
Diventano ansiosi, se la ricetta successiva non Ķ subito
disponibile. Devono avere sempre con sķ il farmaco. Possono assumerne una
dose prima di un evento che, ritengono, possa loro generare stress, o nel caso
di dover trascorrere una notte in un luogo diverso dalla solita camera.
-
Possono aver aumentato la dose, rispetto a quella indicata,
inizialmente, nella prima prescrizione medica.
-
Possono avvertire sintomi di ansia, panico, agorafobia,
insonnia, depressione che si aggravano nonostante lÆassunzione regolare,
secondo prescrizione medica, di benzodiazepine.
Nel mondo Ķ enorme il numero di persone che stanno assumendo,
regolarmente, benzodiazepine su prescrizione medica. Per esempio negli
Stati Uniti circa lÆ11% della popolazione, secondo un sondaggio del 1990, ha dichiarato
di aver assunto benzodiazepine lÆanno precedente. Circa il 2% della popolazione
degli Stati Uniti (quasi 4 milioni di persone) sembra aver assunto, su prescrizione
medica, benzodiazepine, ad azione ipnotica o sedativa, regolarmente per 5 ¢ 10
anni o pi∙. Simili statistiche si ritrovano nel Regno Unito, nella maggior parte
dei paesi europei ed in qualche stato asiatico. UnÆalta percentuale di queste
persone, che assumono tali sostanze da lungo tempo deve, almeno in un certo
grado, aver sviluppato dipendenza. EÆ difficile stabilire esattamente quante
persone siano dipendenti. Occorre trovare un accordo sul concetto di dipendenza.
Tuttavia, molti studi hanno indicato che il 50-100 per cento, dei pazienti che
assumono questi farmaci, da lungo tempo, hanno difficoltÓ nella sospensione delle benzodiazepine, a causa dei sintomi di astinenza. Questi sintomi saranno descritti
nel Capitolo III.
Dipendenza a dosi elevate su
prescrizione medica. Un minor numero di pazienti, che iniziano lÆassunzione
di benzodiazepine su prescrizione medica, cominciano, col passare del tempo, ad
"aver bisogno" di dosi sempre maggiori. Inizialmente, possono persuadere i loro
medici ad incrementare il dosaggio delle prescrizioni. Al raggiungimento del
limite massimo, che quel medico pu“ prescrivere, possono cominciare a contattare
altri medici o reparti di ospedali, per ottenere ulteriori quantitÓ di farmaco.
Il fine Ķ di
raggiungere lÆassunzione di alte dosi, che dai pazienti stessi sono ritenute
necessarie. Questo tipo di pazienti, a volte, combina l'abuso di benzodiazepine
con il consumo eccessivo di alcool. I pazienti di questo gruppo tendono ad
essere molto ansiosi, depressi e possono avere disturbi di personalitÓ. Possono
avere una precedente esperienza di abuso di alcool o di altri tranquillanti. Non
usano, normalmente, le droghe illecite ma possono ottenere le benzodiazepine "in
modo non ortodosso", se le altre fonti vengono a mancare.
Abuso di benzodiazepine a scopo
ricreativo.
L'uso a scopo di ricreazione, cioĶ per puro divertimento, delle benzodiazepine Ķ
un problema crescente. Una grande percentuale, a livello mondiale, (30-90 per
cento) di tossicodipendenti che abusano di varie droghe, assume benzodiazepine.
Le benzodiazepine sono usate, in questo contesto, per aumentare "lo stato
euforico" ottenuto dalle droghe illegali, specialmente gli oppiacei, e per
alleviare i sintomi di astinenza di altre sostanze dÆabuso (oppiacei,
barbiturici, cocaina, anfetamine ed alcool). I pazienti a cui sono state
somministrate benzodiazepine, durante la disintossicazione dall'alcool, a volte
diventano dipendenti dalle benzodiazepine. Possono cominciare ad assumerne in
eccesso procurandosele illecitamente oppure, anche, ricadere nellÆuso
dell'alcool. Dosi elevate di benzodiazepine sono assunte, occasionalmente, per ottenere alti
livelli di eccitazione.
In diversi paesi Ķ stato segnalato l'uso a scopo ricreativo
di diazepam, alprazolam, lorazepam, temazepam, triazolam, flunitrazepam ed altre
molecole. Le sostanze sono assunte, normalmente, per via orale in dosi molto
superiori a quelle utilizzate per fini terapeutici (a titolo esemplificativo
100mg di diazepam al giorno, o dose equivalente di molecola diversa). Alcuni si
iniettano per via endovenosa le benzodiazepine. Nel caso di queste persone, che
utilizzano alte dosi di benzodiazepine, si sviluppa un elevato grado di
tolleranza e, anche se possono farne un utilizzo in modo non continuo, alcuni ne
diventano ugualmente dipendenti. La disintossicazione di questi soggetti si
presenta particolarmente problematica, a causa dei gravi sintomi da astinenza, che
possono includere le convulsioni.
Attualmente le persone che assumono a scopo ricreativo queste
sostanze sono poche, forse un decimo di coloro che le assumono su prescrizione a
scopi terapeutici, per lunghi periodi. Ammontano, probabilmente, ad alcune
centinaia di migliaia negli Stati Uniti e nellÆEuropa Occidentale, ma sembra stiano
aumentando. Un dato che dovrebbe far riflettere e portare ad una maggior
moderazione, nella prescrizione di benzodiazepine, Ķ che proprio l'eccessiva
prescrizione di benzodiazepine, fa si che queste sostanze si trovino nei
ōcassetti dei medicinaliö di molte case. Questa facilitÓ di reperirle ha, senza
alcun dubbio, favorito il loro ingresso nel mercato delle sostanze illegali.
Coloro che le utilizzano, illegalmente, possono ricorrere a ricette falsificate,
furti in farmacie, o importazioni illegali.
Costi socioeconomici derivati
dallÆutilizzo nel lungo periodo di benzodiazepine. I costi socioeconomici derivati dallÆattuale elevata
statistica di pazienti che utilizzano benzodiazepine, per lunghi periodi, sono
considerevoli, ma difficili da quantificare. Molti di questi sono stati
menzionati prima e sono riassunti nella Tabella 3. Questi problemi potrebbero
essere ridotti, se le prescrizioni mediche per lÆutilizzo di benzodiazepine in
lunghi periodi fossero diminuite. Molti medici, invece, continuano a prescrivere benzodiazepine per lunghi periodi.
Intanto, i pazienti che desiderano sospendere la
loro assunzione ricevono poco sostegno ed insufficienti consigli, su come
comportarsi in un momento cosņ delicato. Il capitolo che segue fornisce
informazioni pratiche, per la sospensione dellÆassunzione di queste sostanze, e si
spera sia di utile consultazione sia per coloro che ōprendonoö benzodiazepine, da
lungo tempo, sia per i loro medici.
TABELLA 3. ALCUNI COSTI SOCIOECONOMICI
DERIVATI DALLÆUTILIZZO PER LUNGHI PERIODI DI BENZODIAZEPINE.
1.
Maggior rischio di incidenti - stradali, domestici e lavorativi.
2.
Maggior rischio di mortalitÓ causate da overdose se associate con
altre droghe.
3.
Maggior rischio di tentativi di suicidio in persone depresse.
4.
Maggior rischio di comportamento aggressivo e aggressioni fisiche.
5.
Maggior rischio di furti in negozi o altri atti antisociali.
6.
Accrescimento dei conflitti coniugali/familiari ed aumento dei casi
di separazione causati dagli effetti dannosi dei farmaci sulla sfera emotiva e
cognitiva.
7.
Maggior rischio di perdita del posto di lavoro, disoccupazione,
perdita del posto di lavoro per le numerose assenze per malattia.
8.
Maggiori costi ospedalieri dovuti a esami, visite e ricoveri.
9.
Effetti collaterali in gravidanza e sul neonato.
10.
Dipendenza e potenziale abuso (su prescrizione terapeutica o a fini
di ricreazione).
11.
Costi dovuti alle prescrizioni dei farmaci.
12.
Costi derivati da conflitti legali.
ULTERIORI LETTURE
- Ashton, H. Benzodiazepine withdrawal: outcome in 50 patients. British Journal of Addiction (1987) 82,665-671.
- Ashton, H. Guidelines for the rational use of benzodiazepines. When and what to use. Drugs (1994) 48,25-40.
- Ashton, H. Toxicity and adverse consequences of benzodiazepine use. Psychiatric Annals (1995) 25,158-165.
- Ashton, H. Benzodiazepine Abuse, Drugs and Dependence, Harwood Academic Publishers (2002), 197-212, Routledge,
London & New York.
Indice ·
Sommario ·
Introduzione ·
Capitolo I ·
Capitolo II ·
Programmi di Sospensione Lenta ·
Capitolo III
Dichiarazione di Esclusione di ResponsabilitÓ Medica ·
Ordinatene
una Copia Stampata ·
Pagina
della Professoressa Ashton
Versioni del Manuale di Ashton in Altre Lingue
© Copyright 1999-2012, Professor C H Ashton, Institute of Neuroscience,
Newcastle University, Newcastle upon Tyne, NE4 5PL, England, UK
© Ray Nimmo ·
2012
« back ·
top ·
www.benzo.org.uk »